Appendicitis/es: Difference between revisions
Ostermayer (talk | contribs) |
(Created page with "<references/> Category:GI Category:Surgery Category:ID") |
||
| (8 intermediate revisions by the same user not shown) | |||
| Line 24: | Line 24: | ||
===Historia=== | |||
=== | |||
*Al principio principalmente malestar, dispepsia, anorexia | |||
* | **Más tarde el paciente desarrolla [[Special:MyLanguage/abdominal pain|dolor abdominal]] | ||
** | ***Inicialmente vago, periumbilical (inervación visceral) | ||
*** | ***Más tarde migra al punto de McBurney (inervación parietal) | ||
*** | *** <50% de los pacientes tienen esta presentación típica | ||
*** <50% | *[[Special:MyLanguage/Nausea| Náusea]], con o sin emesis, típicamente sigue al inicio del dolor | ||
*[[Special:MyLanguage/Nausea| | *[[Special:MyLanguage/Fever|Fiebre]] puede o no ocurrir | ||
*[[Special:MyLanguage/Fever| | *Los síntomas urinarios son comunes debido a la proximidad del apéndice al tracto urinario (piuria estéril) | ||
* | *La mejora repentina sugiere perforación | ||
* | *33% de los pacientes tienen una presentación atípica | ||
*33% | **El apéndice retrocecal puede causar [[Special:MyLanguage/flank pain|dolor de flanco]] o [[Special:MyLanguage/pelvic pain|dolor pélvico]] | ||
** | **El útero grávido a veces desplaza el apéndice superiormente → [[Special:MyLanguage/RUQ pain|dolor en el cuadrante superior derecho]] | ||
** | |||
| Line 47: | Line 43: | ||
===Examen Físico=== | |||
=== | |||
*Punto de McBurney: dolor máximo a la palpación a 2/3 del camino entre el ombligo y la espina ilíaca anterior superior derecha | |||
*McBurney | *Signo de Rovsing (la palpación del cuadrante inferior izquierdo empeora el dolor del cuadrante inferior derecho) | ||
*Rovsing | *Signo del psoas (extensión de la pierna derecha en la cadera mientras el paciente se encuentra acostado sobre el lado izquierdo provoca dolor abdominal) | ||
* | *Signo del obturador (rotación interna y externa del muslo en la cadera provoca dolor | ||
* | *[[Special:MyLanguage/Peritonitis|Peritonitis]] sugerida por: | ||
*[[Special:MyLanguage/Peritonitis|Peritonitis]] | **El golpe del talón derecho provoca dolor | ||
** | **Rigidez muscular | ||
** | **Rebote | ||
** | **Rigidez | ||
** | |||
| Line 67: | Line 59: | ||
===Características operativas del examen clínico=== | |||
=== | |||
{| class="wikitable" | {| class="wikitable" | ||
|- | |- | ||
| | | Procedimiento | ||
| LR+ | | LR+ | ||
| LR- | | LR- | ||
|- | |- | ||
| | | Dolor en el cuadrante inferior derecho | ||
| 7.3-8.4 | | 7.3-8.4 | ||
| 0-0.28 | | 0-0.28 | ||
|- | |- | ||
| | | Rigidez | ||
| 3.76 | | 3.76 | ||
| 0.82 | | 0.82 | ||
|- | |- | ||
| | | Migración | ||
| 3.18 | | 3.18 | ||
| 0.50 | | 0.50 | ||
|- | |- | ||
| | | Dolor antes de los vómitos | ||
| 2.76 | | 2.76 | ||
| NA | | NA | ||
|- | |- | ||
| | | Signo del psoas | ||
| 2.38 | | 2.38 | ||
| 0.90 | | 0.90 | ||
|- | |- | ||
| | | Fiebre | ||
| 1.94 | | 1.94 | ||
| 0.58 | | 0.58 | ||
|- | |- | ||
| | | Signo de rebote positivo | ||
| 1.1-6.3 | | 1.1-6.3 | ||
| 0-0.86 | | 0-0.86 | ||
|- | |- | ||
| | | Defensa abdominal | ||
| 1.65-1.78 | | 1.65-1.78 | ||
| 0-0.54 | | 0-0.54 | ||
|- | |- | ||
| No similar | | No haber tenido dolor similar anteriormente | ||
| 1.5 | | 1.5 | ||
| 0.32 | | 0.32 | ||
| Line 118: | Line 107: | ||
| 0.64 | | 0.64 | ||
|- | |- | ||
| | | Náusea | ||
| 0.69-1.2 | | 0.69-1.2 | ||
| 0.70-0.84 | | 0.70-0.84 | ||
|- | |- | ||
| | | Vómitos | ||
| 0.92 | | 0.92 | ||
| 1.12 | | 1.12 | ||
|} | |} | ||
| Line 132: | Line 120: | ||
==Diagnóstico Diferencial== | |||
= | |||
{{Abd DDX RLQ}} | {{Abd DDX RLQ}} | ||
| Line 142: | Line 128: | ||
==Evaluación== | |||
= | |||
[[File:Appendicitis_Jarrett_Subramaniam.gif|thumbnail|Apéndice dilatado, no compressible con apendicolito y líquido libre circundantehttp://www.thepocusatlas.com/pediatrics/]] | |||
[[File:Appendicitis_Jarrett_Subramaniam.gif|thumbnail| | [[File:AppendicitisMark.png|thumb|Inflamación de la grasa periapendicular en el contexto de apendicitis aguda.]] | ||
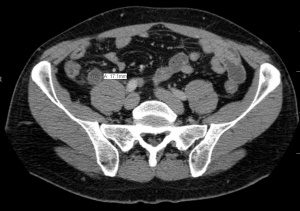
[[File:AppendicitisMark.png|thumb| | [[File:X-ray showing fecalith which has caused appendicitis.jpg|thumb|Fecalito (flecha) e infiltración en el contexto de apendicitis aguda.]] | ||
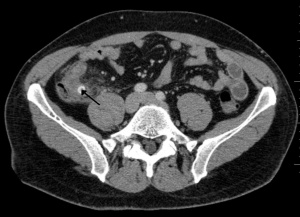
[[File:X-ray showing fecalith which has caused appendicitis.jpg|thumb| | [[File:CAT scan demonstrating acute appendicitis.jpg|thumb|Apéndice dilatado e infiltración en el contexto de apendicitis aguda.]] | ||
[[File:CAT scan demonstrating acute appendicitis.jpg|thumb| | |||
===Puntuaciones de riesgo de apendicitis=== | |||
=== | |||
{{Alvarado scoring system}} | {{Alvarado scoring system}} | ||
| Line 166: | Line 146: | ||
====Análisis de laboratorio==== | |||
=== | |||
*Panel abdominal | |||
* | **Hemograma | ||
** | ***Un recuento de leucocitos normales no descarta la apendicitis | ||
*** | ***Solo el 80% de los pacientes tendrá leucocitosis con desplazamiento a la izquierdaKhan MN, Davie E, Irshad K. The role of white cell count and C-reactive protein in the diagnosis of acute appendicitis. J Ayub Med Coll Abbottabad. 2004;16(3):17-19. | ||
*** | **Química | ||
** | **Considerar pruebas de función hepática + lipasa | ||
** | **Considerar estudios de coagulación (PT, PTT, INR), como un marcador de función hepática | ||
** | *Embarazo de orina | ||
* | *[[Special:MyLanguage/Urinalysis|Análisis de orina]] | ||
*[[Special:MyLanguage/Urinalysis| | **Leucocitos estarán presentes en el 40% de los pacientesBaird DLH, Simillis C, Kontovounisios C, Rasheed S, Tekkis PP. Acute appendicitis. BMJ. 2017;357:j1703. Published 2017 Apr 19. doi:10.1136/bmj.j1703 | ||
** | *Considerar [[Special:MyLanguage/serum lactate|lacato sérico]] | ||
* | **No define necesariamente el nivel de gravedad (si está presente la apendicitis) | ||
** | **Puede ayudar en la tendencia de reanimación efectiva una vez que se hace el diagnóstico. | ||
** | *Considerar CRP | ||
* | **CRP y leucocitos normales hacen que la apendicitis sea poco probable | ||
** | |||
| Line 192: | Line 168: | ||
===Imágenes=== | |||
=== | |||
*Se debe obtener una consulta quirúrgica temprana antes de la imagen en casos sencillos | |||
* | *No es universalmente necesario; considerar en: | ||
**Mujeres en edad reproductiva | |||
** | **Hombres con presentación equívoca | ||
** | *La perforación puede resultar en un estudio con resultado falso negativo | ||
* | *Modalidades de imagen | ||
* | **[[Ultrasound: Abdomen|Ecografía]] | ||
**[[Ultrasound: Abdomen| | ***Primera opción para mujeres embarazadas y niños | ||
*** | ***Limitaciones: dependiente del operador, difícil de visualizar con obesidad, útero grávido, gas intestinal, rigidez, falta de cooperación del paciente | ||
*** | ***Hallazgos: apéndice no comprimible >6mm de diámetro, grosor de la pared mayor o igual a 3 mm | ||
*** | ***Otros hallazgos de apoyo: aperistalsis, capas de la pared distintas, apariencia de blanco en vista axial, apendicolito, líquido periapendicular, grasa periapendicular ecogénica prominente | ||
*** | **TC | ||
** | ***Primera opción para hombres adultos y mujeres no embarazadas con casos equívocos | ||
*** | ***Las mujeres obtienen el mayor beneficio de la imagen preoperatoria (menor tasa de apendicitis negativa) | ||
*** | ***El contraste (tanto PO como IV) es innecesario, pero generalmente se ordena | ||
*** | |||
**MRI | **MRI | ||
*** | ***Cuando no se puede identificar el apéndice en niños o mujeres embarazadas | ||
| Line 220: | Line 192: | ||
==Manejo== | |||
= | |||
===Manejo de apoyo=== | |||
=== | |||
#Estado de NPO | |||
#NPO | #[[Special:MyLanguage/Fluid resuscitation|Rehidratación con líquidos]] | ||
#[[Special:MyLanguage/Fluid resuscitation| | #[[Special:MyLanguage/Analgesia|Analgesia]]/[[Special:MyLanguage/antiemetics|antieméticos]] | ||
#[[Special:MyLanguage/Analgesia|Analgesia]]/[[Special:MyLanguage/antiemetics| | |||
| Line 239: | Line 205: | ||
===[[Special:MyLanguage/Antibiotics|Antibióticos]]=== | |||
===[[Special:MyLanguage/Antibiotics| | |||
{{Appendicitis Antibiotics}} | {{Appendicitis Antibiotics}} | ||
| Line 249: | Line 213: | ||
===Cirugía=== | |||
=== | |||
*Laparotomía abierta o laparoscopia | |||
* | **Pacientes que se presentan <72 horas después del inicio de los síntomas generalmente se someten a apendicectomía inmediata | ||
** | **Pacientes que se presentan >72 horas y tienen apéndice perforado pueden ser tratados inicialmente con antibióticos, líquidos intravenosos y reposo intestinal | ||
** | |||
| Line 263: | Line 223: | ||
==Disposición== | |||
= | |||
*Ingreso | |||
* | |||
| Line 275: | Line 231: | ||
==Complicaciones== | |||
= | |||
===Infección=== | |||
=== | |||
*O bien una infección simple de la herida o un absceso intraabdominal | |||
* | **Típicamente en pacientes con apendicitis perforada | ||
** | |||
| Line 293: | Line 243: | ||
===Apendicitis recurrente=== | |||
=== | |||
*Ocurre aproximadamente en 1 de cada 50,000 apendicectomías Hendahewa R. et al. The dilemma of stump appendicitis - a case report and literature review. Int J Surg Case Rep. 2015; 14: 101-3. | |||
*Normalmente causado por la inflamación del muñón apendicular restante | |||
* | **También puede ser causado por un trozo retenido del apéndice que no se eliminó durante la cirugía Boardman T. et al. Recurrent appendicitis caused by a retained appendiceal tip: A case report. The Journal of Emergency Medicine. 2019; 57: 232-4. | ||
** | *Puede presentarse de manera similar a la apendicitis primaria | ||
* | *Tratamiento similar al de la apendicitis primaria y probablemente requiere una revisión quirúrgica del muñón apendicular o la eliminación de tejido retenido | ||
* | *El retraso en el diagnóstico y el tratamiento puede resultar en perforación y sepsis | ||
* | |||
| Line 310: | Line 256: | ||
==Ver También== | |||
= | |||
*[[Special:MyLanguage/Appendicitis (Peds)|Apendicitis (Pediatría)]] | |||
*[[Special:MyLanguage/Appendicitis (Peds)| | |||
| Line 322: | Line 264: | ||
==Enlaces Externos== | |||
= | |||
*[http://www.chop.edu/clinical-pathway/appendicitis-without-known-gi-disease-clinical-pathway Vía clínica de apendicitis del Hospital Infantil de Filadelfia (CHOP)] | |||
*[http://www.chop.edu/clinical-pathway/appendicitis-without-known-gi-disease-clinical-pathway CHOP | *[https://www.acep.org/patient-care/clinical-policies/appendicitis/ Declaración de política clínica de ACEP (College of Emergency Physicians Americano)] | ||
*[https://www.acep.org/patient-care/clinical-policies/appendicitis/ ACEP | *[http://www.emdocs.net/appendicitis-why-do-we-miss-it-and-how-do-we-improve/ emDocs - Apendicitis: ¿Por qué no la diagnosticamos, y cómo podemos mejorar?] | ||
*[http://www.emdocs.net/appendicitis-why-do-we-miss-it-and-how-do-we-improve/ emDocs - | |||
| Line 336: | Line 274: | ||
==Referencias== | |||
= | |||
<references/> | <references/> | ||
[[Category:GI]] | [[Category:GI]] | ||
[[Category:Surgery]] | [[Category:Surgery]] | ||
[[Category:ID]] | [[Category:ID]] | ||
Latest revision as of 16:51, 25 January 2026
This page is for adult patients. For pediatric patients, see: appendicitis (peds)
Antecedentes
- Inflamación aguda del apéndice vermiforme
- Emergencia quirúrgica no obstétrica más común en el embarazo
- Emergencia quirúrgica abdominal más común en pacientes <50
- Más común entre 10-30 años, pero ninguna edad está exenta
- Más comúnmente causada por obstrucción luminal por un fecalito
- No hay hallazgos históricos o de examen físico que puedan descartar definitivamente la apendicitis
Características clínicas
Historia
- Al principio principalmente malestar, dispepsia, anorexia
- Más tarde el paciente desarrolla dolor abdominal
- Inicialmente vago, periumbilical (inervación visceral)
- Más tarde migra al punto de McBurney (inervación parietal)
- <50% de los pacientes tienen esta presentación típica
- Más tarde el paciente desarrolla dolor abdominal
- Náusea, con o sin emesis, típicamente sigue al inicio del dolor
- Fiebre puede o no ocurrir
- Los síntomas urinarios son comunes debido a la proximidad del apéndice al tracto urinario (piuria estéril)
- La mejora repentina sugiere perforación
- 33% de los pacientes tienen una presentación atípica
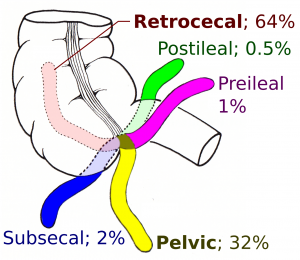
- El apéndice retrocecal puede causar dolor de flanco o dolor pélvico
- El útero grávido a veces desplaza el apéndice superiormente → dolor en el cuadrante superior derecho
Examen Físico
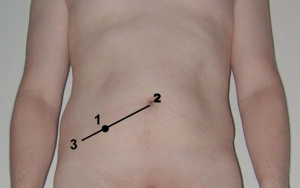
- Punto de McBurney: dolor máximo a la palpación a 2/3 del camino entre el ombligo y la espina ilíaca anterior superior derecha
- Signo de Rovsing (la palpación del cuadrante inferior izquierdo empeora el dolor del cuadrante inferior derecho)
- Signo del psoas (extensión de la pierna derecha en la cadera mientras el paciente se encuentra acostado sobre el lado izquierdo provoca dolor abdominal)
- Signo del obturador (rotación interna y externa del muslo en la cadera provoca dolor
- Peritonitis sugerida por:
- El golpe del talón derecho provoca dolor
- Rigidez muscular
- Rebote
- Rigidez
Características operativas del examen clínico
| Procedimiento | LR+ | LR- |
| Dolor en el cuadrante inferior derecho | 7.3-8.4 | 0-0.28 |
| Rigidez | 3.76 | 0.82 |
| Migración | 3.18 | 0.50 |
| Dolor antes de los vómitos | 2.76 | NA |
| Signo del psoas | 2.38 | 0.90 |
| Fiebre | 1.94 | 0.58 |
| Signo de rebote positivo | 1.1-6.3 | 0-0.86 |
| Defensa abdominal | 1.65-1.78 | 0-0.54 |
| No haber tenido dolor similar anteriormente | 1.5 | 0.32 |
| Anorexia | 1.27 | 0.64 |
| Náusea | 0.69-1.2 | 0.70-0.84 |
| Vómitos | 0.92 | 1.12 |
Diagnóstico Diferencial
Dolor en FID
- GI
- Apendicitis
- Apendicitis perforada
- Peritonitis
- Enfermedad de Crohn (ileítis terminal)
- Diverticulitis (cecal, pacientes asiáticos)
- Hernia inguinal
- Isquemia mesentérica
- Colitis isquémica
- Divertículo de Meckel
- Enterocolitis neutropénica (tifoilitis)
- Apendicitis
- GU
- Otro
Evaluación
Puntuaciones de riesgo de apendicitis
Alvarado Clinical Scoring System
| Dolor en el cuadrante inferior derecho | +2 |
| Temperatura elevada (37,3°C o 99,1°F) | +1 |
| Dolor de rebote | +1 |
| Migración del dolor al cuadrante inferior derecho | +1 |
| Anorexia | +1 |
| Náuseas o vómitos | +1 |
| Leucocitosis > 10.000 | +2 |
| Desplazamiento de leucocitos a la izquierda | +1 |
Sistema de puntuación clínica, donde una puntuación (Total=10) se compone de la presencia/ausencia de 3 signos, 3 síntomas y 2 valores de laboratorio para ayudar a guiar en la gestión del caso.
- ≤3 = Apendicitis poco probable
- ≥7 = Consulta quirúrgica
- 4-6 = Considerar Tomografía Computarizada (TC)
MANTRELS Mnemónico: Migración al fosa ilíaca derecha, Anorexia, Náuseas/Vómitos, Tenderness en el fosa ilíaca derecha, Rebote doloroso, Elevación de la temperatura (fiebre), Leucocitosis, y Sdesplazamiento de leucocitos a la izquierda (factores enumerados en el mismo orden que se presentan arriba).
Análisis de laboratorio
- Panel abdominal
- Hemograma
- Un recuento de leucocitos normales no descarta la apendicitis
- Solo el 80% de los pacientes tendrá leucocitosis con desplazamiento a la izquierdaKhan MN, Davie E, Irshad K. The role of white cell count and C-reactive protein in the diagnosis of acute appendicitis. J Ayub Med Coll Abbottabad. 2004;16(3):17-19.
- Química
- Considerar pruebas de función hepática + lipasa
- Considerar estudios de coagulación (PT, PTT, INR), como un marcador de función hepática
- Hemograma
- Embarazo de orina
- Análisis de orina
- Leucocitos estarán presentes en el 40% de los pacientesBaird DLH, Simillis C, Kontovounisios C, Rasheed S, Tekkis PP. Acute appendicitis. BMJ. 2017;357:j1703. Published 2017 Apr 19. doi:10.1136/bmj.j1703
- Considerar lacato sérico
- No define necesariamente el nivel de gravedad (si está presente la apendicitis)
- Puede ayudar en la tendencia de reanimación efectiva una vez que se hace el diagnóstico.
- Considerar CRP
- CRP y leucocitos normales hacen que la apendicitis sea poco probable
Imágenes
- Se debe obtener una consulta quirúrgica temprana antes de la imagen en casos sencillos
- No es universalmente necesario; considerar en:
- Mujeres en edad reproductiva
- Hombres con presentación equívoca
- La perforación puede resultar en un estudio con resultado falso negativo
- Modalidades de imagen
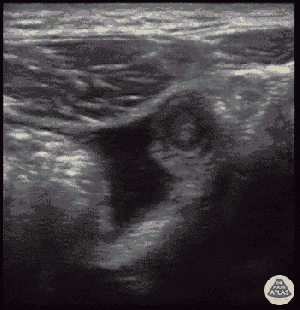
- Ecografía
- Primera opción para mujeres embarazadas y niños
- Limitaciones: dependiente del operador, difícil de visualizar con obesidad, útero grávido, gas intestinal, rigidez, falta de cooperación del paciente
- Hallazgos: apéndice no comprimible >6mm de diámetro, grosor de la pared mayor o igual a 3 mm
- Otros hallazgos de apoyo: aperistalsis, capas de la pared distintas, apariencia de blanco en vista axial, apendicolito, líquido periapendicular, grasa periapendicular ecogénica prominente
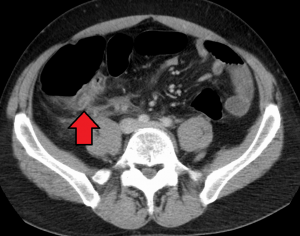
- TC
- Primera opción para hombres adultos y mujeres no embarazadas con casos equívocos
- Las mujeres obtienen el mayor beneficio de la imagen preoperatoria (menor tasa de apendicitis negativa)
- El contraste (tanto PO como IV) es innecesario, pero generalmente se ordena
- MRI
- Cuando no se puede identificar el apéndice en niños o mujeres embarazadas
- Ecografía
Manejo
Manejo de apoyo
- Estado de NPO
- Rehidratación con líquidos
- Analgesia/antieméticos
Antibióticos
Coverage should extend to E. coli, Klebsiella, Proteus, and Bacteroides (an anaerobe)
Adult Simple Appendicitis
Antibiotic prophylaxis should be coordinated with surgical consult
Options:
- Cefoxitin 2g IV q6 hours OR
- Cefotetan 2g IV q12 hours OR
- Moxifloxacin 400mg IV once daily OR
- Ertapenem 1g IV once daily
Pediatric Simple Appendicitis
Options:
- Cefoxitin 40mg/kg IV q6 hours
- Cefotetan 40mg/kg IV q12 hours
- Gentamicin 2.5mg/kg IV q8hrs +
- Metronidazole 7.5mg/kg IV q6hrs OR
- Clindamycin 10mg/kg IV q8hrs
- Ertapenem 15mg/kg IV q12h (max 1g); >13 years: 1g IV daily
Adult Complicated Appendicitis
Defined as perforation, abscess, or phlegmon
Options:
- Metronidazole 500mg IV q8hrs +
- Cefepime 2g IV q12hrs OR
- Ciprofloxacin 400mg IV q12hrs OR
- Levofloxacin 750mg IV q24hrs OR
- Aztreonam 2g IV q8hrs
- Imipenem/Cilastatin 500mg IV q6hrs
- Meropenem 1g IV q8hrs
- Piperacillin/Tazobactam 4.5g IV q8hrs
Pediatric Complicated Appendicitis
Options:
- Metronidazole 7.5mg/kg IV q6hrs +
- Imipenem/Cilastatin 25mg/kg IV q6hrs (max 500mg)
- Meropenem 20mg/kg IV q8hrs (max 1g)
- Piperacillin/Tazobactam 100mg/kg IV q8hrs (max 4.5g)
Cautious use should be applied to use of fluoroquinolones in complicated pediatric appendicitis due to the risk of tendon injury
Cirugía
- Laparotomía abierta o laparoscopia
- Pacientes que se presentan <72 horas después del inicio de los síntomas generalmente se someten a apendicectomía inmediata
- Pacientes que se presentan >72 horas y tienen apéndice perforado pueden ser tratados inicialmente con antibióticos, líquidos intravenosos y reposo intestinal
Disposición
- Ingreso
Complicaciones
Infección
- O bien una infección simple de la herida o un absceso intraabdominal
- Típicamente en pacientes con apendicitis perforada
Apendicitis recurrente
- Ocurre aproximadamente en 1 de cada 50,000 apendicectomías Hendahewa R. et al. The dilemma of stump appendicitis - a case report and literature review. Int J Surg Case Rep. 2015; 14: 101-3.
- Normalmente causado por la inflamación del muñón apendicular restante
- También puede ser causado por un trozo retenido del apéndice que no se eliminó durante la cirugía Boardman T. et al. Recurrent appendicitis caused by a retained appendiceal tip: A case report. The Journal of Emergency Medicine. 2019; 57: 232-4.
- Puede presentarse de manera similar a la apendicitis primaria
- Tratamiento similar al de la apendicitis primaria y probablemente requiere una revisión quirúrgica del muñón apendicular o la eliminación de tejido retenido
- El retraso en el diagnóstico y el tratamiento puede resultar en perforación y sepsis
Ver También
Enlaces Externos
- Vía clínica de apendicitis del Hospital Infantil de Filadelfia (CHOP)
- Declaración de política clínica de ACEP (College of Emergency Physicians Americano)
- emDocs - Apendicitis: ¿Por qué no la diagnosticamos, y cómo podemos mejorar?