Insuficiencia hepática aguda
Antecedentes
Definiciones
- Insuficiencia hepática hiperaguda: la encefalopatía ocurre dentro de los 7 días del inicio de la ictericia; este subgrupo es probable que sobreviva con manejo médico a pesar de la alta incidencia de edema cerebral[1]
- Insuficiencia hepática aguda: intervalo de 8-28 días desde la ictericia hasta la encefalopatía; este subgrupo tiene una alta incidencia de edema cerebral y un peor pronóstico sin trasplante de hígado[2]
- Insuficiencia hepática subaguda: intervalo de 5-12 semanas desde el inicio de la ictericia hasta el inicio de la encefalopatía; este subgrupo tiene una menor incidencia de edema cerebral, pero un mal pronóstico[3]
Causas de hepatitis aguda
- Toxicidad por paracetamol (causa más común de insuficiencia hepática aguda en EE.UU.[4])
- Hepatitis viral
- Toxoplasmosis
- Hepatitis alcohólica aguda
- Tóxicos
- Hepatitis isquémica
- Hepatitis autoinmune
- Enfermedad de Wilson
Drug or Toxin Related Liver Disease
- Liver damage from drugs or toxins may be cytotoxic from the primary drug or its metabolites, or may be caused by veno-occlusive disease or hypersensitivity disease[5]
- Common Drugs and Toxins
- Acetaminophen
- Amiodarone
- Amphotericin
- Anabolic steroids
- Azathioprine
- Carbamazepine
- Chlorpromazine
- Cisplatin
- Contraceptives
- Cyclophosphamide
- Erythromycin
- Gold salts
- Haloperidol
- Isoniazid
- Ketoconazole
- Lovastatin
- Methotrexate
- Methoxyflurane
- Methyldopa
- Phenobarbital
- Phenytoin
- Quinidine
- Salicylates
- Tetracycline
- Valproic acid
- Verapamil
Otras Causas Raras de Insuficiencia Hepática Aguda
- Wilson's disease: elevaciones inexplicadas en las pruebas de función hepática, síntomas neuropsiquiátricos, anillos de Kayser-Fleischer en el examen ocular
- Autoimmune hepatitis: más común en mujeres, enfermedad hepática sin explicación, puede tener antecedentes familiares de otros trastornos autoinmunes
- Hemochromatosis: antecedentes familiares de enfermedad hepática y enfermedad cardíaca
- Budd-Chiari: historia de trastorno hipercoagulable, dolor abdominal y ascitis
Características clínicas
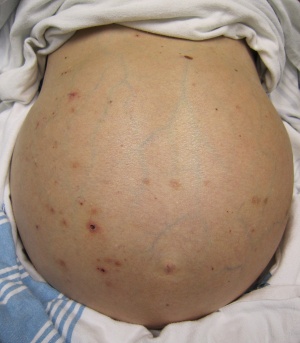
Ascitis secundaria a cirrosis.
- Hallazgos comunes en la insuficiencia hepática aguda
- Hepatomegalia dolorosa
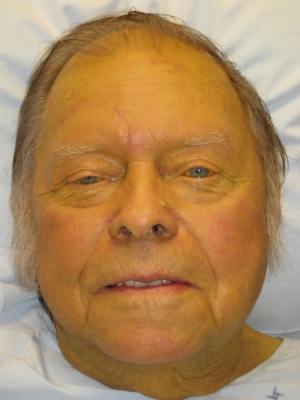
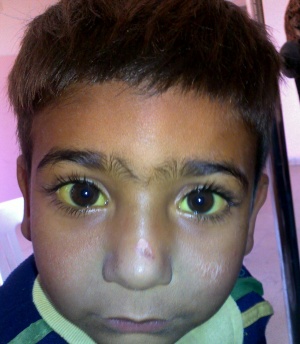
- Ictericia
- Encefalopatía hepática
- Asterixis
- Hallazgos comunes en la insuficiencia hepática crónica
- Ascitis
- Caput medusae
- Eritema palmar
- Angiomas en araña
- Ginecomastia
- Atrofia testicular
- Enlargement de la glándula parótida
- Atrofia muscular
- También puede tener ictericia, encefalopatía, y asterixis como en la insuficiencia hepática aguda
Diagnóstico diferencial
Encefalopatía (cambio en el estado mental)
- Hipoglicemia
- Hipoxia
- Hemorragia intracerebral o masa
- Meningitis/encefalitis
- Accidente cerebrovascular
- Intoxicación alcohólica
- Coma mixédemico
- Encefalopatía de Wernicke
- Sepsis
- Convulsión/estado post-ictal
- Uremia
- Anomalía electrolítica
- Insuficiencia hepática aguda
Ictericia
- Disfunción hepática
- Enfermedad biliar (p. ej. obstrucción del CBD)
- Hemólisis
- Embarazo
- Enfermedades congénitas (p. ej. errores innatos del metabolismo; (más probable que se presente en la primera infancia)
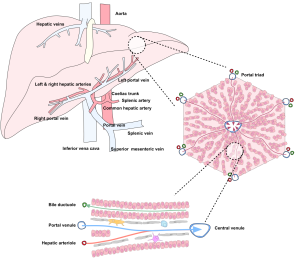
Hepatic Dysfunction
Infectious
- Hepatitis
- Malaria
- HIV (present in 50% of AIDS patients)[6]
- EBV
- Babesiosis, leptospirosis
- Typhoid
- Hepatic abscess, amebiasis
Neoplastic
Metabolic
Biliary
- Biliary cirrhosis
Drugs
- Alcoholic cirrhosis
- Alcoholic hepatitis
- Hepatotoxic drugs
Miscellaneous
- Other causes of cirrhosis
- Autoimmune hepatitis
- Veno-occlusive disease
- CHF (right heart failure)
Evaluación
Análisis de laboratorio
- Pruebas de función hepática
- AST y ALT
- Enzimas encontradas principalmente en células hepáticas, aunque ALT es más específica del hígado que AST
- Elevación extrema en AST (>3000U/L, o >40 veces el límite superior normal) es consistente con toxicidad por acetaminofén o lesión isquémica
- Elevaciones moderadas (10-40 veces el límite superior normal) es consistente con hepatitis viral
- Elevaciones leves (<10 veces el límite superior normal) es consistente con hepatitis alcohólica
- Fosfatasa alcalina
- Encontrada en canaliculos biliares (pero también en placenta, mucosa ileal, hueso y riñón)
- Elevada en enfermedades de colestasis
- Raro que los niveles sean >3 veces el límite normal en insuficiencia hepática aguda
- Bilirrubina
- Elevada en enfermedades de colestasis
- En enfermedades obstructivas, la bilirrubina directa suele ser alrededor del 50% de la bilirrubina total; si la bilirrubina indirecta es más alta, es más sugestiva de hemólisis o problema con la conjugación
- AST y ALT
- Estudios de coagulación
- Reflejan la capacidad del hígado para sintetizar factores de coagulación
- INR >6,5 o PT >20 segundos indica pacientes con alto riesgo de muerte
- Albumina
- Refleja la función sintética del hígado
- Tiene una vida media larga (20 días) y puede que no disminuya al principio de la enfermedad
- Amoníaco
- Elevado como resultado de la eliminación deteriorada
- Pobre correlación entre el grado de elevación y la gravedad de los síntomas de encefalopatía
- Panel de química
- Anomalías electrolíticas pueden indicar desnutrición o deshidratación
- La creatinina se utiliza como indicador pronóstico
- Necesidad de verificar la glucosa porque los pacientes con insuficiencia hepática son propensos a la hipoglucemia
- Hemograma
- No es útil en el diagnóstico de la causa de la insuficiencia hepática, pero es útil para determinar la presencia de infección, anemia, trombocitopenia
- Serologías de hepatitis viral
- Considerar para todos los pacientes con insuficiencia hepática no diferenciada
- IgM anti-HBc puede ser el único marcador positivo en la infección aguda por hepatitis B
- Anti-HCV y HCV RNA están presentes en ambas infecciones crónicas y agudas de hepatitis C, por lo que es difícil diferenciar basado en serologías, pero la presencia de HCV RNA en ausencia de anti-HCV es más sugestiva de infección aguda[7]
- Solo es necesario probar IgM anti-HEV en pacientes que son sintomáticos y han viajado recientemente a áreas donde la hepatitis E es endémica
Imágenes
- Considere ecografía del cuadrante superior derecho o CT en pacientes con ictericia para evaluar una obstrucción mecánica
- De lo contrario, adapte la imagen hacia quejas específicas
Diagnóstico del ascitis
El diagnóstico diferencial del ascitis frecuentemente se aclara mediante el cálculo del gradiente de albúmina sérica al ascítico (SAAG).^
- SAAG alto > 1.1 g/dL – Indicativo de hipertensión portal[8]
- Cirrosis
- Insuficiencia cardíaca
- Ascitis con proteína total > 2.5 g/dL sugiere ascitis cardíaca[9]
- Hepatitis alcohólica
- Síndrome de Budd-Chiari
- Trombosis de vena portal
- SAAG bajo < 1.1 g/dL
- Malignidad / carcinomatosis peritoneal
- Síndrome nefrótico
- Pancreatitis
- Tuberculosis peritoneal
- Serositis
- Infarto intestinal
- Quiloso
- ^SAAG = (albúmina sérica en g/dL) − (albúmina ascítica en g/dL)
Manejo
- El tratamiento es principalmente de apoyo y se adapta a la etiología específica
- Consideración temprana sobre el traslado del paciente a un centro de trasplante dado el potencial de deterioro rápido
- Opciones de tratamiento de apoyo específicas para cada síntoma
- Encefalopatía hepática: considere lactulosa o neomicina
- Convulsiones: considere fenitoína en lugar de benzodiazepinas (prevenir la sobresedación por benzodiazepinas secundaria a la disminución de la eliminación hepática)
- Hipertensión intracraneal: elevación de la cabeza de la cama, manitol, hiperventilación a corto plazo; la hipotermia puede ser un puente al trasplante; no hay beneficio de los esteroides
- Coagulopatía inducida por enfermedad hepática
- La normalización profiláctica del INR no es necesaria a menos que se planee un procedimiento (como una paracentesis); entonces se puede administrar vitamina K
- Se recomienda transfusión de plaquetas a 10K para pacientes asintomáticos y a 50-70K para pacientes que se someten a procedimientos invasivos
- Vea toxicidad por acetaminofén para obtener detalles específicos sobre el tratamiento de la toxicidad por acetaminofén
- Vea peritonitis bacteriana espontánea para obtener detalles específicos sobre el diagnóstico y el tratamiento de la peritonitis bacteriana espontánea
Destino
- Ingreso a la UCI con consideración temprana para el traslado a un centro de trasplante
Ver también
Referencias
- ↑ O’Grady, JG, Schalm SW, Williams R. Acute liver failure: redefining the syndromes. Lancet. July 1993, Volume 342, Issue 8866, Page 273-275
- ↑ O’Grady, JG, Schalm SW, Williams R. Acute liver failure: redefining the syndromes. Lancet. July 1993, Volume 342, Issue 8866, Page 273-275
- ↑ O’Grady, JG, Schalm SW, Williams R. Acute liver failure: redefining the syndromes. Lancet. July 1993, Volume 342, Issue 8866, Page 273-275
- ↑ Ostapowicz G, Fontana RJ, Schiodt FV, et al. Results of a prospective study of acute liver failure at 17 tertiary care centers in the United States. Ann Intern Med. 2002 Dec 17; 137(12): 947-54.
- ↑ Oyama, LC: Disorders of the Liver and Biliary Tractin Marx JA, Hockberger RS, Walls RM, et al (eds): Rosen’s Emergency Medicine: Concepts and Clinical Practice, ed 8. St. Louis, Mosby, Inc., 2014, (Ch) 107: p 1186-1204
- ↑ Tintanelli's
- ↑ Bailey, C, Hern HG. Hepatic Failure: An Evidence-Based Approach In The Emergency Department. Emergency Medicine Practice. Vol. 12, No. 4, 2014.
- ↑ Runyon BA. Management of adult patients with ascites due to cirrhosis: update 2012. Amer Assoc Study Liv Dis. 2012; 1-96.
- ↑ Runyon BA. Cardiac ascites: a characterization. J Clin Gastro. 1998; 10(4): 410-412.